
Desmitificando el dolor menstrual: todo sobre la endometriosis (I)
Es desalentador ver que, a pesar de los avances en la medicina y la conciencia de la salud de la mujer, hay personas, incluyendo profesionales médicos y ginecólogos, que continúan normalizando el dolor menstrual. Como especialista en endometriosis en Madrid e Ibiza, considero fundamental destacar lo siguiente: el dolor durante la menstruación no es algo que debamos asumir como normal.
Efectivamente, el dolor menstrual no es normal. Debemos prestar atención a este tipo de dolor, ya que es una forma en la que nuestro cuerpo nos avisa de que algo no está funcionando correctamente. Desafortunadamente, muchas mujeres han escuchado comentarios como:
- «Hay que aguantarse»
- «Es lo que tiene ser mujer»
- «Es lo normal»
- «No seas tan floja»
- «Seguro que finges para no trabajar/estudiar»
Estos comentarios no solo son insensibles, sino que también son peligrosamente engañosos. Detrás del dolor menstrual a menudo se oculta un problema de salud que necesita ser abordado, y es esencial descartar enfermedades graves, como puede ser la endometriosis.
Entendiendo la endometriosis: causas y proceso
La endometriosis es una enfermedad que ocurre cuando el tejido del endometrio, normalmente presente en el interior del útero, crece fuera de este. A pesar de estar fuera del útero, este tejido sigue funcionando de la misma manera: crece y sangra de forma mensual, creando un ambiente inflamatorio en el cuerpo de la mujer. Generalmente, la endometriosis se manifiesta en forma de quistes en los ovarios, conocidos como endometriomas, ya que los ovarios son a menudo el primer lugar al que llega el tejido a través de las trompas de Falopio.
Sin embargo, no se limita solo a los ovarios. También es común encontrar endometriosis en su forma más profunda como implantes en la cavidad abdominal y los órganos pélvicos (como la vejiga, el exterior del útero y el colon). Incluso es importante destacar que el tejido endometrial puede migrar a casi cualquier parte del cuerpo.
La causa exacta de la endometriosis aún no se conoce, pero parece tener un origen autoinmune, con diferentes teorías de activación estrechamente relacionadas con la epigenética. Una de las teorías más aceptadas es la de la «menstruación retrógrada«, donde el tejido menstrual, en lugar de ser expulsado a través de la vagina, es transportado «hacia atrás» a través de las trompas de Falopio hasta los ovarios y la cavidad abdominal.
Además, la endometriosis está claramente relacionada con el aumento de estrógenos (hiperestrogenismo), ya sea debido a un aumento de su producción o a una disminución en su reabsorción, como puede suceder en los casos de problemas hepáticos o de desequilibrios de la microbiota, como el sobrecrecimiento bacteriano (SIBO).
Otra teoría emergente plantea que la endometriosis puede ser causada por una disbiosis de la microbiota endometrial. Esto significa que las bacterias presentes en la flora del tejido menstrual están desequilibradas, lo que podría fomentar el crecimiento desordenado del tejido menstrual y su migración fuera del útero para implantarse en otras zonas de la pelvis.
El dolor menstrual y la endometriosis: ¿por qué no desaparece con calmantes?
El dolor menstrual asociado a la endometriosis es complejo y, a menudo, resistente a los analgésicos comunes. Esto se debe a que la endometriosis provoca una inflamación metabólica «descontrolada» y el sangrado periódico del tejido endometrial fuera del útero genera severas complicaciones a través de las adherencias.
Las adherencias son uniones similares a las «telas de araña» que se adhieren al útero, las trompas y/o los ovarios, y los aprisionan. Este aprisionamiento provoca un dolor menstrual intenso. En algunos casos, la endometriosis puede implantarse en el colon, el intestino o la vejiga, dando lugar a que las mujeres experimenten sangrados menstruales a través de la orina o las heces durante su periodo.
Esto subraya la complejidad de la endometriosis y por qué su tratamiento va más allá de simplemente tomar calmantes para el dolor. La inflamación subyacente y el sangrado de la endometriosis requieren un enfoque de tratamiento más integral y específico.
Tipos de endometriosis: clasificación y profundidad de afectación
La endometriosis puede presentarse de diferentes maneras en el cuerpo de la mujer. Uno de los tipos más comunes de endometriosis son los quistes en los ovarios, conocidos como endometriomas, que contienen un líquido sanguinolento oscuro debido al sangrado menstrual crónico. De aquí surge el término «quistes de chocolate».
Sin embargo, la endometriosis también puede manifestarse como implantes en las estructuras pélvicas, principalmente en la parte externa del útero, las trompas, la vejiga, el colon. Además, la endometriosis puede aparecer en otros lugares del cuerpo debido a la diseminación a distancia.
La clasificación de la endometriosis se realiza de acuerdo a su profundidad de afectación. Así, tenemos:
- Estadio I (Mínima): Se caracteriza por implantes aislados y sin adherencias.
- Estadio II (Leve): En este caso, los implantes superficiales son menores de 5 cm y pueden estar adheridos.
- Estadio III (Moderada): Esta fase se caracteriza por implantes múltiples y adherencias moderadas.
- Estadio IV (Severa): En el estadio más severo, los implantes son múltiples, superficiales y profundos. También se incluyen los grandes endometriomas ováricos. Usualmente se observan adherencias severas.
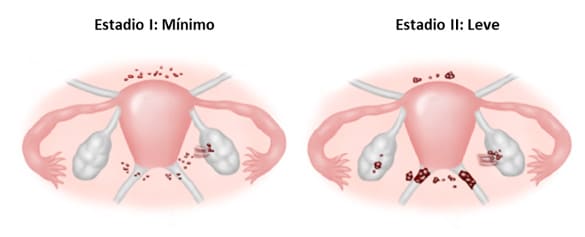
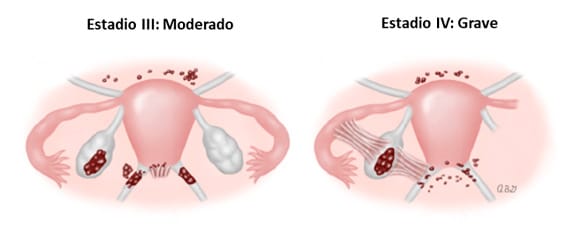
Es importante tener en cuenta que cada estadio de endometriosis representa un desafío único y requiere un enfoque terapéutico individualizado.
La endometriosis y sus desafíos diagnósticos: ¿por qué no siempre se ve en ecografía?
La endometriosis a menudo se denomina la «gran simuladora» debido a su capacidad para adoptar múltiples formas y localizaciones de implantación. Este factor puede dificultar la distinción entre los implantes de endometriosis y las estructuras normales de la pelvis, así como con los quistes en los ovarios, también conocidos como endometriomas.
De manera desafortunada, la endometriosis a veces no puede detectarse mediante ecografía o resonancia magnética debido a su pequeño tamaño. Sin embargo, los expertos en endometriosis a menudo pueden sospechar la presencia de la enfermedad a través de ciertos indicadores ecográficos. Por ejemplo, un útero en retroversión o la ubicación de los ovarios en el saco de Douglas (un fenómeno conocido como «kissing ovaries» u «ovarios besándose») pueden sugerir la existencia de adherencias de endometriosis.
Es crucial tener en cuenta que la gravedad de la endometriosis no siempre se correlaciona con el nivel de dolor que una mujer puede experimentar. Esto significa que hay mujeres que sufren de intenso dolor menstrual, pero no se detecta nada en la ecografía porque los implantes son tan pequeños que resultan difíciles de diagnosticar mediante pruebas de imagen. En estos casos, el diagnostico requiere un alto grado de conocimiento y experiencia en esta área.
Las repercusiones de la endometriosis: ¿qué problemas puede causar?
El signo más conocido de la endometriosis es, sin duda, el dolor menstrual. Sin embargo, esta condición puede generar una serie de otros problemas que pueden variar en función de las áreas afectadas en el cuerpo de la mujer. Algunos de los problemas más frecuentes asociados a la endometriosis incluyen:
- Infertilidad: La endometriosis puede interferir con la ovulación y el transporte de los óvulos y los espermatozoides, dificultando la concepción.
- Dolor durante las relaciones sexuales: La presencia de endometriosis puede causar incomodidad o dolor durante y después del coito, una condición conocida como dispareunia.
- Dolor pélvico crónico: La inflamación y las adherencias causadas por la endometriosis pueden resultar en un dolor pélvico persistente.
- Problemas intestinales y digestivos: Cuando la endometriosis afecta a los órganos digestivos, puede causar síntomas como dolor abdominal, hinchazón, constipación o diarrea.
- Problemas urinarios: Si la endometriosis afecta a los órganos del sistema urinario, puede generar síntomas como dolor al orinar o necesidad frecuente de orinar.
- Fatiga crónica: Muchas mujeres con endometriosis experimentan una fatiga persistente que no mejora con el reposo.
- Otras complicaciones: Dependiendo de las zonas de implantación de la endometriosis, pueden aparecer una variedad de otros síntomas y complicaciones.
Es importante recordar que la gravedad de los síntomas no siempre se correlaciona con la extensión de la enfermedad. Algunas mujeres con endometriosis leve pueden experimentar síntomas severos, mientras que otras con endometriosis avanzada pueden tener pocos o ningún síntoma.
La endometriosis y su relación con otros trastornos: información clave
Es crucial subrayar que la endometriosis es una enfermedad autoinmune. Por lo tanto, frecuentemente está vinculada con otras condiciones autoinmunes, tales como:
- Problemas de tiroides: Es habitual que las mujeres con endometriosis también padezcan trastornos tiroideos, como hipotiroidismo o la enfermedad de Hashimoto.
- Celiaquía: La celiaquía es una enfermedad autoinmune que ocurre en personas genéticamente predispuestas, donde la ingestión de gluten conduce a daño en el intestino delgado. Existe una relación observada entre la celiaquía y la endometriosis.
- Liquen vulvar: Esta es una enfermedad inflamatoria crónica de la piel que puede causar picor, dolor e incomodidad en la zona vulvar. Las mujeres con endometriosis podrían tener un mayor riesgo de desarrollar liquen vulvar.
Además, la endometriosis tiene una asociación significativa con el Síndrome del Intestino Irritable (SIBO) y los trastornos de la microbiota, ya sean intestinales, vaginales o vesicales. Si sospechas que podrías estar sufriendo de endometriosis, o ya has sido diagnosticada con esta condición y necesitas orientación, no dudes en consultar con un experto. Como especialista en endometriosis en Ibiza y Madrid, estaré encantada de poder ayudarte. La endometriosis es una condición compleja, pero con el enfoque y la atención adecuados, es posible manejarla y mejorar significativamente la calidad de vida.




